Typer af vacciner
Undersiden “Typer af vacciner” udgør femte del af teorien for Biotech Academys materiale om Vacciner og COVID-19.
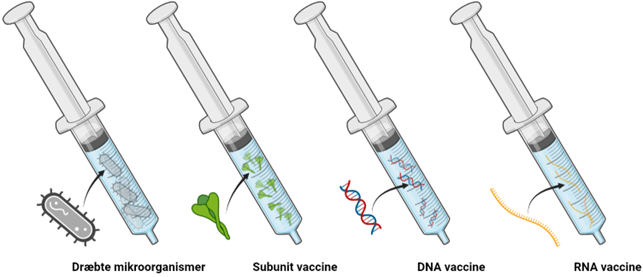
Lad os slå en ting fast: Der findes mange forskellige typer af vacciner. Nogle vaccinetyper har forskere brugt igennem mange år, mens andre nye varianter er under udvikling. Fælles for dem alle er dog, at de kan inddeles i to slags:
- Levende vacciner.
- Ikke-levende vacciner.
Levende vacciner
Lad os først se på de levende vacciner.
Det er naturligvis ikke kanylen med vaccinen, der er levende. Navnet kommer derimod fra selve hovedingrediensen i vaccinen, som er levende: Nemlig den sygdomsfremkaldende mikroorganisme man skal vaccineres imod. Dog har forskerne svækket mikroorganismen på forhånd for at sikre, at den ikke formerer sig for meget inde i kroppen og/eller forårsager sygdom.
En sådan type af vaccine er smart og bruges både imod bakterier, parasitter og virus – og nogle vacciner er ved at blive udviklet mod svampe. Levende vacciner efterligner de naturlige sygdomsfremkaldende mikroorganismer ved at aktivere kroppens immunsystem på samme måde som dem. Derfor er levende vacciner meget kraftige. Oftest behøver patienten kun at få én dosis – altså få vaccinen én enkelt gang.
Til gengæld er der knyttet en vis risiko ved at bruge levende vacciner. Selvom mikroorganismen er svækket i laboratoriet, er der fare for, at den kan blive farlig igen. Mikroorganismen kan altså blive lige så stærk som før. Dette er en overvejelse, forskere gør sig, når de udvikler levende vacciner.
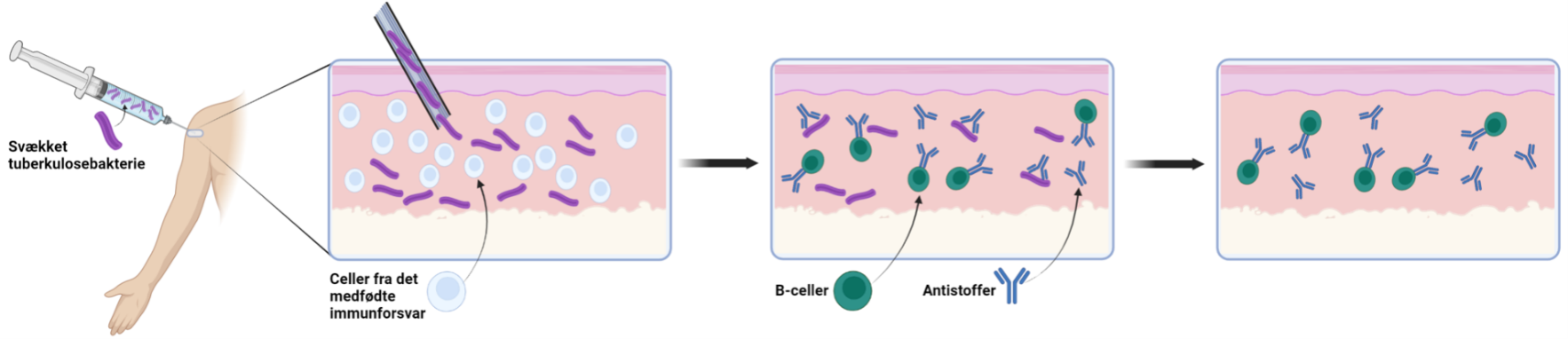
Figur 2 forklarer en levende vaccine mod tuberkulosebakterier.
- Den levende vaccine injiceres i patienten.
- Det medfødte immunforsvar angriber straks de svækkede tuberkulosebakterier og fjerner så mange de kan.
- B-celler producerer antistoffer mod bakterien. Antistofferne fjerner bakterien endnu bedre.
- De svækkede tuberkulosebakterier er fjernet fra kroppen. Det tillærte immunforsvar vil huske bakterien ved mulige fremtidige infektioner.