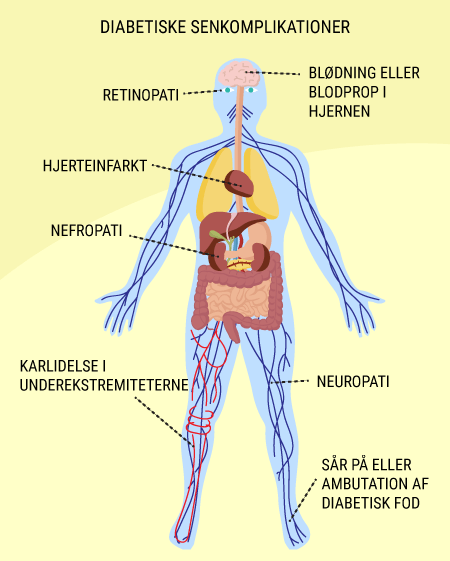
Diabetes mellitus type 2 (DMT2) er ligesom DMT1 betinget af både arv og miljø. Dog kan sygdommens debut i langt højere grad forhindres end ved DMT1, hvis man kontrollerer det miljø, man som disponeret person udsættes for. Man plejede at kalde DMT2 for gammelmandssukkersyge, fordi sygdommen oftest sås hos ældre mænd, der efter at være gået på pension levede ”det gode liv” og fik lidt for meget fed mad, alkohol og en stor vom. I dag giver denne beskrivelse dog ikke længere mening, da også unge menneskers livsstil ofte er så uhensigtsmæssig, at folk af begge køn helt ned i 30 års alderen får konstateret sygdommen.
Præventivt
Hvis man i forvejen har anlæg (genetiske forhold) for at udvikle DMT2, er der en række store syndere, man kan undgå. De store risikomomenter er fysisk inaktivitet, for stort fødeindtag, og for meget alkohol. Derfor kan man også for at minimere risikoen for sygdomsdebut ved at sørge for at motionere 0,5-1 time dagligt, spise sundt, undgå rygning, følge Sundhedsstyrelsens anbefalinger for alkoholindtag (højst 14 og 7 genstande for hhv. mænd og kvinder og max 5 af gangen) samt holde sit BMI inden for ens køns normalområde (18,5-24,9).
Livsstil
Livsstil og livsstilsændringer er et af de vigtigste og mest effektive redskaber, man har til at behandle sin DMT2.
Vægttab: Mange patienter med DMT2 er overvægtige med en karakteristisk æbleformet kropsstruktur, dvs. med meget abdominalt fedt. Som nævnt i artiklen om kroppen og glukose, ”Funktionen af glukose i kroppen” bidrager dette fedt til og forværrer DMT2. Derfor er vægttab – om end enormt svært for den enkelte patient – noget af det mest effektive, man kan gøre, for at behandle tilstanden. Man tilstræber, at disse patienter har et dagligt kalorieunderskud på omkring 6-800 kalorier, hvilket er realistisk, hvis patienten er målrettet og følges under regelmæssige lægekontroller, så motivationen holdes oppe.
Fordelene ved vægttabet er markante og ses allerede ved små vægttab fra 2-5 kg. Den gavnlige effekt består bl.a. i, at blodtrykket sænkes, insulinen virker bedre pga. nedsat insulinresistens, patienten får en bedre fordeling af fedtsyrer med mindre af det farlige kolesterol. Hvis diabetikeren stopper sit vægttab før idealvægten er ramt, eller begynder at tage på igen, ophører den gavnlige effekt. Ny forskning har imidlertid vist, at det måske ikke så meget er den egentlige vægtreduktion, som det er den øgede fysiske aktivitet og de bedre kostvaner, der giver den gavnlige effekt.
Motion: Motion er som nævnt også meget vigtig. Man anbefaler 0,5-1 times motion fire gange om ugen. Motion øger insulinfølsomheden (husk at problemet i DMT2 er, at kroppen ikke længere reagerer tilstrækkeligt på insulin, selvom der er høje koncentrationer af det). Effekten af bare en halv times regelmæssig motion er så stor, at det medfører et fald i HbA1c (der, som I husker, repræsenterer det gennemsnitlige blodglukoseniveau over tid) på 0,6 til 0,7%.
Diabetikere, som er fysisk aktive, vil desuden få lettere ved at fastholde et vægttab og en øget livskvalitet generelt på grund af den bedre fysiske form.
Rygning: At ryge påvirker ikke direkte diabetesen, men da rygning kan give syge lunger, der medfører dårligere oxygenoptag og stive kar, der giver dårligt blodkredsløb, er det en kæmpe belastning. Disse faktorer vil gøre det svært at være fysisk aktiv i forbindelse med vægttab eller generel sundhed. Desuden er en af komplikationerne ved DMT1 og -2, at man får dårlige blodkar og blodforsyning, hvilket rygning kun vil forværre.
Medicinsk
Den medicinske behandling af DMT2 stiler efter at sænke blodglukoseniveauet og holde det stabilt der. Man bruger HbA1c som markør for succesfuld behandling. For nydiagnosticerede diabetikere prøver man med antidiabetisk medicin at holde HbA1c under 48 mmol/l. Efter nogle år med sygdommen, hvor tilstanden ofte forværres, accepterer man et tal omkring 53-58 mmol/l, afhængig af hvilken patient, man har med at gøre.
Der findes forskellige lægemidler, som kan benyttes til behandling af type 2 diabetes, og alle virker ved på forskellige måder enten ved at stimulere insulinsekretionen eller øge insulinfølsomheden i lever og muskler. Sulfonylurinstof stimulerer insulinsekretionen, Metformin forbedrer insulinfølsomheden særligt i leveren, mens glitazoner øger insulinfølsomheden i muskulaturen. Desuden kan man udnytte inkretinerne.
Metformin: Metformin er hjørnestenen i den medicinske behandling af DMT2. Enten som det eneste medikament i det tidlige forløb af sygdommen, eller som en del af en kombinationsbehandling, hvis det ikke er tilstrækkeligt alene.
Metformin virker flere steder og er især vigtigt i:
- Leveren, hvor stoffet hæmmer glukoseproduktionen ved glykogenolyse, glukoneogenese og fedtsyreforbrænding.
- Tarmsystemet, hvor stoffet hæmmer optagelsen af monosakkarider og øger den anaerobe glukoseforbrænding.
- Skeletmuskulaturen, hvor stoffet sænker insulinresistensen og øger den insulinbetingede glukoseoptagelse samt øger glykogenesen og hæmmer fedtsyreforbrænding.
Metformin virker altså ved at sænke blodglukoseniveauet og ved at undgå hyperglykæmi (for højt blodsukker). Desuden medfører behandlingen ofte et lille vægttab, hvilket som nævnt ovenfor bidrager til den overordnede diabetestilstand. En kæmpe fordel ved metformin er, at stoffet ikke kan medføre hypoglykæmi, hvilket betyder for lavt blodsukker.
GLP-1: Som I måske husker fra tidligere, vil glukosen, når den indtages oralt, medføre en højere insulinsekretion pga. inkretinerne, der frigives fra tarmen. Især inkretinet GLP-1 bliver ”udnyttet” i medicinalindustrien, fordi GLP-1’s funktion er at stimulere insulinsekretionen og hæmme glukagonfrisætningen. Den medicin, som udnytter inkretinerne sørger for, at øge koncentrationen af GLP-1-hormonet i blodbanen. På den måde vil blodsukkeret falde, fordi leverens glukoseproduktion hæmmes, og fordi musklernes glukoseoptag øges. Hvis koncentrationen af GLP-1 er høj nok, vil det også forsinke, at mavesækken tømmes, hvilket vil føre til en lavere glukosestigning. Ud over den vigtige rolle for insulinfrigivelsen, er GLP-1 også med til at regulere appetitten, hvilket betyder, at mange patienter, som behandles med GLP-1 i høje doser, også vil opleve et vægttab. Effekten på glukagon- og insulinfrisætning kræver dog kun små doser. Udfordringen i forbindelse med GLP-1-behandling har været, at hormonet kun har en halveringstid på 1-2 minutter, fordi det nedbrydes af enzymet DPP-4. Det har betydet at man i lægemiddelindustrien har arbejdet med at ændre på GLP-1, så stoffet blev resistent over for enzymet DPP-4, og derved får forlænget sin halveringstid. Ligeledes har man arbejdet med at hæmme DPP-4 vha. såkaldte DPP-4-hæmmere, så GLP-1 ligeledes cirkulerer i længere tid i blodbanen.
Sulfunylurinstof: Sulfunylurinstof (SU) er meget udbredte i behandlingen af diabetes. De virker ved at stimulere patientens betaceller til at være mere effektive med øget sekretion af insulin.
Glitazoner: Glitazoner er en gruppe af langsomtvirkende antidiabetika, der virker ved at sænke insulinresistensen efter 6-8 ugers behandling. Virkningsmekanismen for glitazoner er på nogle punkter stadig ukendt, men en del af årsagsmekanismen må være at øge den insulinstimulerede glukoseoptagelse i musklerne og at hæmme leverens glukosefrigørelse. Stoffet virker især hos diabetikere, der også er overvægtige, fordi det har en fordelagtig effekt på lipidprofilen, dvs., at stoffet sænker mængden af farligt kolesterol.
DPP-4-hæmmere: Dipeptidyl peptidase-4 (DPP-4) er et enzym, der nedbryder inkretinet GLP-1. Som I ved, stimulerer GLP-1 insulinfrigivelsen, så et højt GLP-1-niveau er ønskværdigt for en diabetiker, der har et utilstrækkeligt insulinrespons. Ved at behandle med DPP-4-hæmmere, kan man delvis inaktivere enzymet, hvorfor koncentrationen af inkretinet GLP-1 stiger, og der sker en større insulinfrigivelse. Desuden hæmmer stoffet glukagonsekretionen i leveren, hvilket forhindrer frigivelse af glukose til blodet.
SGLT-2-hæmmere: SGLT-2 er et transportprotein i nyrerne, som er ansvarligt for at reabsorbere glukose fra urinen til blodet. Ved at hæmme denne transporter, kan man udskille glukosen via urinen (sukkerholdig urin, såkaldt glykosuri) og dermed sænke blodglukoseniveauet. Denne gruppe af antidiabetika er for nyligt blevet påvist at nedsætte den hjerte-kar-sygdomsmæssige risikoprofil i diabetes.
Insulin: I den komplicerede DMT2, hvor insulinresistensen er total, eller pancreas har mistet sin funktion, overgår man til at behandle som DMT1, da kroppens egenproduktion af insulin er ophørt. Insulinbehandlingen er her nøjagtigt som anført ved DMT1, bortset fra at man samtidig giver metformin.
| FAKTABOKS: MEDIKAMENTER TIL BEHANDLING AF DMT2 |
|
| STOF |
FUNKTION |
| GLP-1 (GLP-1-receptor-agonist) |
- Øger insulinsekretion
- Hæmmer glukagonsekretion
- Øger antal betaceller
- Hæmmer appetitten
- Hæmmer ventrikeltømning
|
| Metformin |
- Sænker insulinresistens i lever
- Sænker insulinresistens i muskler
|
| Sulfunylurinstof |
- Øger insulinsekretion
- Sænker insulinresistens
|
| Glitazoner |
- Sænker insulinresistens i lever
- Sænker insulinresistens i muskler
- Øger antal betaceller
|
| DPP-4-hæmmere |
- Øger insulinsekretion
- Hæmmer glukagonsekretion
- Øger antal betaceller
|
| SGLT-2-hæmmere |
- Hæmmer nyrens reabsorption af glukose
|