Malaria hos gravide
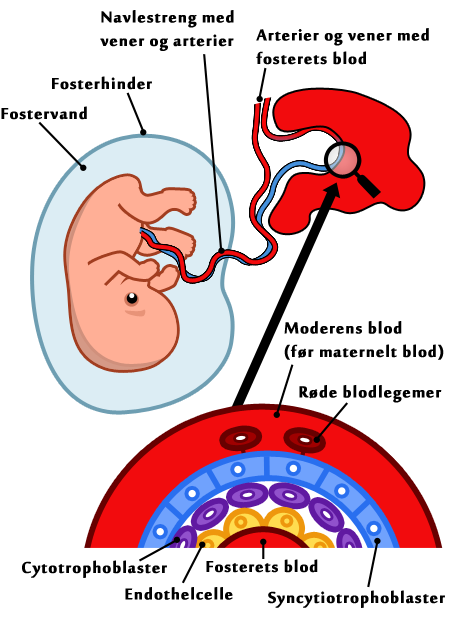
Mange har måske hørt, at det er særlig farligt for gravide at rejse til steder med risiko for malaria. Dette skyldes særligt de mange skadelige virkninger, sygdommen har på både foster og moder. Kvinder, der har været smittet med malaria under graviditeten, har vist tegn på bl.a. forhøjede niveauer af inflammatoriske cytokiner (signalstoffer) og nedsat næringstransport over moderkagen. Cytokiner fører til en øget mængde af makrofager, og begge skadevirkninger har hos førstefødende (primigravide) desværre haft dårlige resultater til følge, som for eksempel maternel anæmi (blodmangel hos moderen) og lav fødselsvægt hos fosteret. Den maternelle anæmi forekommer som følge af den øgede mængde af inficerede røde blodlegemer, hvoraf flere og flere ødelægges, i takt med at parasitten spreder sig. Den lave fødselsvægt hos fosteret forekommer pga. den nedsatte næringstransport over moderkagen. Hvis fosteret ikke får den tilstrækkelige mængde næring under graviditeten, vil det være underernæret ved fødslen og hvis næringstransporten forhindres totalt, vil fosteret omkomme.